最近几年,有一位心衰界的新星冉冉升起,吸引了业界的关注,那就是新一代心衰管理标志物可溶性生长刺激表达基因2蛋白(growth stimulation expressed gene 2,ST2)。
ST2在心血管领域的突破性研究是2002年,由哈佛大学的波士顿布莱根妇女医院(Brigham and Womens Hospital)报道,发现ST2和心脏受到损伤后的纤维化反应有直接关联性,并由心脏组织表达。
2005年,科学家发现IL-33作为ST2配体,通过IL-33/ST2L通路发挥作用。2013年由美国心脏病学会(ACC)、美国心脏协会(AHA)以及美国心力衰竭学会(HFSA)联合更新的《心力衰竭(心衰)管理指南》中推荐,sST2作为急性、慢性心衰患者患者风险分层的附加指标。
说到心衰标志物,利纳肽家族是最广为人知的。从1988年,首次从猪脑内分离,并命名脑钠肽(brain natriuretic peptide BNP),到2000年,BNP检测方法得到美国FDA的批准并申请专利,以及几年后,N末端B型利钠肽原(NT-proBNP)的检测产品上市,利纳肽家族在临床应用已经有近二十年的历史,NT-proBNP和BNP有相同的生物学来源,虽然两者生物学效应和临床意义不完全相同,但均用于临床检测。今天我们不谈NT-proBNP和BNP两兄弟的老历史,我们主要说说,心衰界新星ST2和利纳肽家族(NPs)的“明争暗斗”。

作为血流动力学不稳定或肌细胞张力的NPs:BNP和NT-proBNP都有助于心力衰竭的诊断和排除,及心衰严重程度分层。但是NPs有他们的不足,它们受到诸如肾功能不全,肥胖,房颤和贫血,以及HFPEF、HFREF、肺动脉高压和右心衰等干扰,影响到临床对于病人病情的评估。NPs作为临床判断的重要辅助手段,更适合于心衰诊断,其对预后影响是不够的。
多项研究表明,ST2作为心肌纤维化的生物标志物,是心衰患者有效的预后生物标志物;到目前为止,ST2的水平似乎并不显著的受年龄、性别、体重指数、肾功能、房颤、贫血等影响。与其他生物标志物相比,sST2个体内变异最小,相对变异最小,其适用于连续测量,被誉为是心衰界的“糖化血红蛋白”。

ST2和NPs反映了两种截然不同但相互重叠的生物学途径,因此它们对疾病提供了独立和互补的反馈。在NPs或ST2升高的情况下,很可能病人的病情正在恶化,因此可能需要更严格的临床方案和更积极的治疗。补充一点,当NPs和ST2水平都很低时,这是一个强烈的信号,表明病人正在好转,而当两者都很高时,病人就面临着病情恶化或死亡的重大风险。ST2与NPs联合使用,更好的用于心衰患者的诊治与预后。
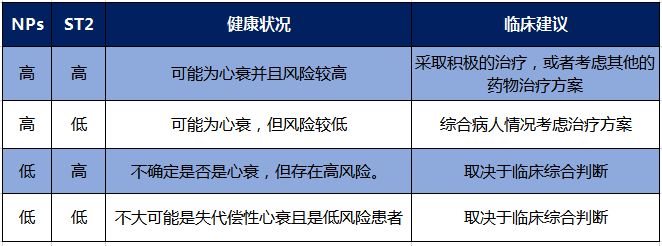
因此,在心衰领域,ST2和NPs都有各自的“戏路”,各自的临床价值不一样,不存在直接的竞争,也就不存在谁是C位了。ST2与NPs联合使用,各司其职,共同谱写出心衰领域的大戏,为医生和患者提供更好的心衰管理方案。
文章来源:体外诊断网